 読了時間の目安:
読了時間の目安:
約18分
Q10:職場のメンタルヘルスの連携のコツは?
【Q】質問
職場のメンタルヘルスにおいては、多職種の連携がとても重要といわれています。しかし、実際にメンタルヘルス不調のケースに対応していて思うのは、きちんとしたノウハウを知らないため連携が場当たり的なものになっている印象が否めず、いつも「これでいいのか」と自問自答しています。事業場内外のリソースやケースによっても異なると思いますが、上手な連携のコツを教えていただきたいと思います。とくに休復職事例、プレゼンティーイズムのケースについて知りたいです。
【A】回答
1)事例性と疾病性
メンタルヘルス不調事例には、その事例性と疾病性への両視点から対応すべきことは言うまでもありません。たとえば、何らかの体調不良に伴い、本来発揮されるべき就労パフォーマンス(職務遂行能力)が低下した状態が長引いていても、それを説明できるほど重篤な疾患が窺われない場合がプレゼンティーイズム(疾病就業)に当たります。そのように、事例性は多大であるが疾病性は重症でないケースや、また、逆に「いつもと違う様子」は目立たないが実は闘病中であるケース等に対応する場合は、とくに「病状回復」と「就労可能」の両立を図るべく事業場内外の連携が重要となります。いわゆる「4つのケア」※1の担い手にはそれぞれの守備範囲があり、必要な場合は、その連携により不調者へのケアが相互補完されると言えます※2、※3(図1)。
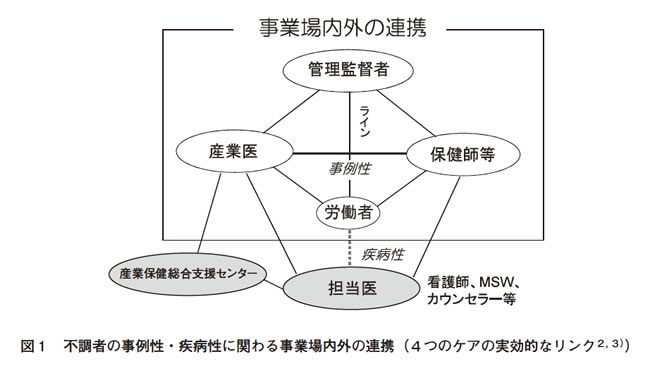
2)連携において共有されるべき情報とは
では、とくに産業保健スタッフと事業場外担当医との連携においては、具体的にどのような情報が共有されるべきでしょうか。厚生労働省委託「治療と職業生活の両立等の支援手法の開発のための事業」(平成22~24年度)では、不調労働者の疾患および職務内容を踏まえた労務管理上の留意事項として、Ⅰ.医学的現症、Ⅱ.勤労状況、Ⅲ.生活状況、Ⅳ.事業場側の懸念に関する項目についてアセスメントを行い、治療と就労の両立・職場復帰支援に活用しました※2(表1)。
表1 現症、勤労状況、生活状況、事業場の懸念の4軸から成るアセスメント項目
|
Ⅰ.現症:医学的見解
・疾患の種類(ICD-10):うつ病エピソード、不安障害、適応障害、身体化障害など
Ⅱ.勤労状況:安全・衛生にかかる要因
・作業環境:高・低温、高所、VDT作業、有機物質、騒音など
Ⅲ.全般的生活状況:個人・状況要因
・睡眠‐覚醒リズムの保持 ・適切な食習慣(栄養、嗜好品への依存度を含む)
Ⅳ.事業場側の懸念
・診断書病名と現症との相関についての理解 ・寛解に併せた就労意欲の確認
※各アセスメント項目の評価法 |
この事業では、上記Ⅰ~Ⅳ軸のアセスメント項目から不調者の「今、ここ」をある程度客観的に捉えるために、各項目の解決や安定の度合いを5段階評価し、病状のみならず就業、生活上の安定の程度を把握する手法としました。しかしながら、このアセスメント結果の全情報を担当医が事業場側に伝えることが可能とは限りませんし、一人の不調者において、すべての項目のアセスメントが必要とも限りません。いわば、担当医と連携する際に、不調者個別に解決しておきたい、または、検討する必要のある項目を焦点化する際のパレットのような用途も可能と思われます。
このような連携、情報共有の前提として、不調者と産業保健スタッフとのラポールが重要ですが、4つのケアを構成する各立場が求めるメリットだけでなく、双方の限界やデメリットにも配慮しながらの連携が必要でしょう。これまでに、両立・職場復帰支援に取り組む中で見えてきた事業場内外の連携を抑制する現状と促進する視点※3について表2に示します。
表2 事業場内外の連携を抑制する現状と促進する視点
| 連携を抑制する現状 | 連携を促進する視点 |
|---|---|
|
▼ 治療の視点では、不調者は「患者」であり、「労働者・生活者」としての診立てに主眼が置かれない。 ▼ 職業生活のフィールドである職場との連携および調整に、治療行為と同等の 医療エフォートを投入できるほどの自由度が、事業場外担当医に確保されていない。 ▼ 職場側との連携・調整に費やす医療エフォートに見合うだけの診療報酬上のメリットを享受できていない。 ▼ 患者の個人情報を保護し、患者が不利益を被らないために、上司や産保スタッフに病名や疾病性を伝え難い。 |
〇 事業場が知りたい情報は、(不調者の)詳細な診断や治療方針よりも、業務遂行能力と安全衛生面の課題。 〇 事業場では、担当医と介在する産業保健スタッフ等の存在・確保。 〇 治療機関では、職場と介在するコーディネーターなどの育成・確保 〇 「治療」+「就業の支援」を 多軸的アセスメント等を基に行った場合⇒ 通院精神療法 + 何らかの指導料等の算定 〇 予防を含め、ある程度客観的な医学的見解を提示すること |
必ずしも職域における連携が容易でない現状を知った上で促進する視点に立ち、各事業場では、以下①~⑤の課題について自己点検することも有用でしょう。
- ① 事業場内で、メンタルヘルスについての啓蒙が図れているか?(セルフケア、ラインによるケア、相談体制等の周知と健康教育)
- ② 安全・衛生委員会等が、過重労働やメンタルヘルス問題について踏み込み、機能しているか?
- ③ 管理監督者・人事労務担当者等・産業保健スタッフ間の日常的なラポールと「風通し」はどうか?
- ④ 事業場外資源との連携を図る場合、担当医とのチャンネルになれる産業保健スタッフがいるか?
- ⑤ 主に産業保健スタッフが、セカンドオピニオン的に相談できる専門医(精神科領域での相談役的存在)がいるか?
文献
- ※1 中央労働災害防止協会.心の健康問題により休業した労働者の職場復帰支援の手引き,改訂版2009.
- ※2 小山文彦.治療と仕事の「両立支援」メンタルヘルス不調編―復職可判断のアセスメント・ツールと活用事例20―.東京:労働調査会,2013.
- ※3 小山文彦.ココロブルーと脳ブルー―知っておきたい科学としてのメンタルヘルス―,東京:産業医学振興財団,2011.
執筆者:小山文彦(東京労災病院 勤労者メンタルヘルス研究センター長・両立支援部長,
(独)労働者健康福祉機構 本部研究ディレクター)








